Порядка 7% беременных женщин имеют в своем анамнезе диагноз "астма". Чаще всего обострение наступает во втором-третьем триместре. Если верить статистике, у 33% пациенток заболевание протекает без резких изменений, у 28% наступает улучшение и у 35% возникает обострение и осложнение. Поэтому многие планирующие беременность пары задаются вопросом, как совместить беременность и астму, отразится ли болезнь на развитии плода. Не послужит ли она препятствием для естественных родов и какими еще могут быть последствия? Ответы на данные вопросы представлены в статье ниже.
Что за недуг
 Вам будет интересно:Синдром беспокойных ног при беременности: описание симптомов, причины и способы лечения
Вам будет интересно:Синдром беспокойных ног при беременности: описание симптомов, причины и способы лечения
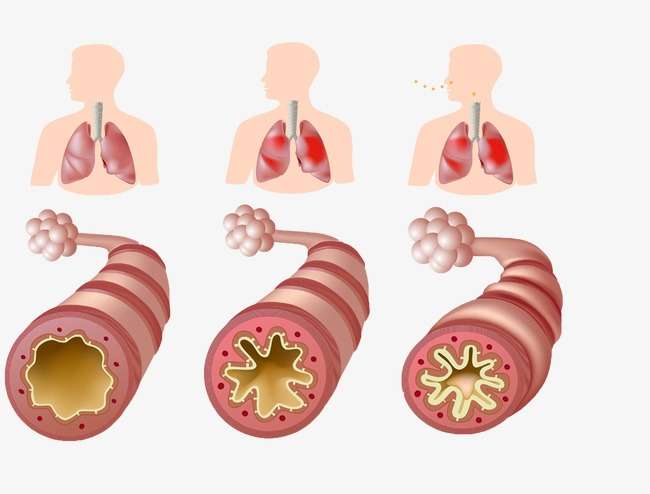
Хронический воспалительный процесс, который протекает в бронхах, называется астмой. Заболевание может быть спровоцировано различными возбудителями, так как бронхи очень чувствительны к ним. В ряде случаев астма передается по наследству. Проявляется она сухим кашлем, приступами затруднения дыхания, которые могут быть очень сильными. Несмотря на устрашающий диагноз, астма и беременность вполне совместимы.
Не всегда это заболевание носит постоянный характер, оно может то возникать, то исчезать, либо появляться только в определенный период времени. Например, многие пациенты отмечают, что приступы чаще появляются ночью, чем днем или в утренние часы. Поскольку поражаются органы дыхания, то чаще всего в виде провоцирующих факторов выступают аллергены, которые находятся в воздухе. Также сюда можно отнести вирусные инфекции, плохую экологию (выхлопные газы, табачный дым), пищевые добавки (в частности, содержащиеся в них ароматизаторы), бытовые чистящие и моющие средства (а именно отдушки). Врачи в этот список включают стрессы, переживания, психические расстройства, переутомление.
 Вам будет интересно:Ботокс при беременности: можно или нет?
Вам будет интересно:Ботокс при беременности: можно или нет?
Больше всего женщину может взволновать вопрос, как справиться с приступами астмы при беременности. Врачи отмечают, что заболевание может проявить себя в самый неожиданный момент. Поэтому необходимо избегать факторов, провоцирующих развитие астмы или наступление очередного приступа. Крайне нежелательно прерывать лечение и прием медицинских препаратов. Опытный специалист может предложить альтернативную схему лечения на время беременности. Это позволит избежать побочных действий и пережить приступы.
Симптомы и стадии
Знать о первых признаках астмы во время беременности необходимо хотя бы потому, что это позволит вовремя принять меры по борьбе с приступом и предотвращению их дальнейшего появления. Врачи предупреждают, что бронхиальная астма развивается в результате недолеченной пневмонии и бронхита. При этом приступы удушья могут и вовсе отсутствовать или иметь эпизодический характер. На данном этапе мало кто из врачей сможет сразу диагностировать астму. Кратковременные обострения заболевания, возникающие примерно раз в неделю, в медицинской терминологии относятся к интермиттирующей (начальной) стадии. Количество приступов, образующихся ночью, не превышает более двух эпизодов в неделю.
 Вам будет интересно:Передаются ли глисты от собаки к человеку: виды, пути заражения и уход за собакой
Вам будет интересно:Передаются ли глисты от собаки к человеку: виды, пути заражения и уход за собакой
Вторая стадия заболевания - легкая персистирующая, при которой симптомы возникают раз днем, больше одного раза в неделю, количество ночных приступов не менее двух в месяц. Когда происходит обострение астмы при беременности, болезнь негативно сказывается на сне и физической активности, говорят о третьей стадии. На данном этапе у женщины могут наблюдаться более одного раза в неделю приступы ночью, остальные симптомы повторяются ежедневно.
Последняя стадия - четвертая, при которой у беременной возникает ночной кашель без мокроты, шумное, свистящее дыхание, ощущение, будто горло поцарапано, стеснение в области грудной клетки. Во время кашля лицо может приобрести синюшный оттенок, выступить испарина. Если мокрота выделяется, то, скорее всего, она обильная и жидкая. Описанные симптомы должны насторожить и побудить женщину пройти обследование у врача. Приступ астмы при беременности, который не прекращается на протяжении нескольких часов или даже дней, служит явным сигналом для срочного обращения за медицинской помощью. Справиться самостоятельно с такими симптомами болезни практически невозможно, а привычные лекарственные препараты могут оказаться неэффективными.
Особенности заболевания в период вынашивания плода
Особенное состояние женщины, связанное с вынашиванием малыша, накладывает определенный отпечаток. Это связано и с методами лечения, и последствиями, которые могут отразиться на развитии плода. Если женщине диагностировали бронхиальную астму во время беременности, то врач должен предупредить о том, что возможно развитие позднего токсикоза, осложнения в родах. Что касается ребенка, то проблемы с поступлением кислорода также негативно отражаются на его росте и наборе веса. У беременных, которые страдают от частых приступов и не предпринимают никаких мер по их устранению, повышается давление, что в дальнейшем грозит развитием гипертонии. Оставленная без внимания болезнь также чревата тем, что может привести к возникновению такого заболевания, как преэклампсия. Она поражает мозг, печень, плаценту, почки.
Специалист, который ведет беременную на протяжении всех девяти месяцев, должен контролировать эффективность принимаемых ею лекарственных средств. Если привычные препараты (например, кромоны) перестали действовать, тогда следует поменять схему лечения. Как правило, прибегают к ингаляторам, содержащим в своем составе гормональные компоненты. При первичном назначении подобного рода лекарства обычно выбор ложится на «Пульмикорт» (будесонид). Этот препарат прошел проверку на практике, порядка 2000 беременных принимали его в период беременности и имели положительный эффект. Специалисты также отмечают, что новорожденные имели хорошую оценку сразу после рождения и у них отсутствовали признаки гипоксии, задержки в развитии. Одним словом, детки ничем не отличались от тех, чьи матери были здоровыми.
Диагностика
 Вам будет интересно:Передаются ли глисты от собаки к человеку: виды, пути заражения и уход за собакой
Вам будет интересно:Передаются ли глисты от собаки к человеку: виды, пути заражения и уход за собакой

Для того чтобы установить диагноз и подобрать правильное лечение бронхиальной астмы при беременности, врач назначает ряд исследований:
- Клинический анализ крови.
- Микроскопическое исследование мокроты.
- Оценка состояния легких, при которой определяется важнейший показатель - объем форсированного выдоха и жизненная емкость обоих легких (спирометрия).
Любые другие исследования, такие как пробы на аллергены и рентген, являются недопустимыми во время беременности. Поэтому при диагностировании заболевания необходимо заранее пройти осмотр у врача и еще на этапе планирования сдать всевозможные анализы. Также может потребоваться использование пневмотахометра, который позволяет оценить работу легких.
Периоды обострения

Основная причина развития приступа - снижение тонуса в бронхах, а именно гладкой мускулатуре. Отек, который возникает вследствие воспалительного процесса, приводит к утолщению стенок сосудов. В свою очередь подслизистые железы и бокаловидные клетки вырабатывают вязкий плотный секрет, что усугубляет картину заболевания. Беременность и астма в период обострения могут спровоцировать задержку в поступлении кислорода через плаценту.
Врач, который ведет наблюдение женщины в период вынашивания малыша, должен постоянно наблюдать за дыханием и работой бронхов. Известно, что даже в период отсутствия симптомов бронхиальная астма может проявляться развитием воспалительного процесса, протекающего в бронхах. Справиться с заболеванием можно, придерживаясь выбранной врачом схемы лечения и принимая необходимые лекарственные препараты. Как правило, это ингаляторы, которые всегда должны быть под рукой.
Опытные мамы изучают отзывы о беременности и астме, как эти два состояния организма могут повлиять на развивающийся плод. Большинство из отзывов положительные, и это благодаря тому, что женщина ответственно относится к рекомендациям врача. Даже в периоды ремиссии заболевания нельзя пускать ситуацию на самотек. При умеренной персистирующей астме специалисты рекомендуют использовать препараты, в результате приема которых сохраняется длительный положительный эффект. Исключается из списка препарат, который содержит эфедрин, поскольку он провоцирует гипоксию плода и сужение сосудов матки.
Методы лечения

Желая не навредить малышу приемом лекарственных препаратов, некоторые женщины наотрез отказываются от назначенного ранее лечения. Это является одной из самых больших ошибок. Современные схемы лечения астмы при беременности позволяют использовать те медицинские препараты, которые будут безопасны в отношении здоровья малыша и позволяют облегчить состояние матери в периоды обострения болезни.
Если у пациентки подтвердилась беременность, и бронхиальная астма пока не беспокоит, необходимо вовремя провести корректировку относительно выбранной ранее терапии. Схема лечения заболевания, вызванного аллергической реакцией (например, ринит), заключается в подборе антигистаминных препаратов. Однако специалисты не рекомендуют принимать в качестве лечения препараты, которые содержат йод. Специалисты утверждают, что они могут отрицательно сказаться на работе щитовидной железы у плода.
Схема лечения должна подбираться в зависимости от степени тяжести заболевания, так как каждая категория препаратов предназначена для конкретной стадии ее развития. В идеале терапия должна свести к минимуму потребность в приеме лекарственных средств. Если женщина планировала заранее беременность, то при грамотном подходе к лечению на протяжении всего срока количество приступов будет минимальным.
Ингаляторы

Врачи предупреждают, что ни в коем случае нельзя самостоятельно подбирать себе ингаляторы при беременности. Астма является специфическим заболеванием, которое можно перепутать с похожими по симптомам недугами. Например, это могут быть: муковисцидоз, поражения верхних дыхательных путей, заболевания легких, легочные васкулиты, синдром гипопноэ или апноэ, грибковые поражения легких и другие. В медицинской практике встречаются случаи, когда вышеперечисленные заболевания диагностируются вместе с бронхиальной астмой. Это осложняет процесс лечения и подбор схемы терапии во время беременности.
Ингаляция позволяет доставить необходимые компоненты прямо в бронхи, при этом в кровь попадает незначительное содержание активных веществ, что позволяет минимизировать побочные действия, которые могут негативно отразиться на развитии плода. Специалисты рекомендуют не прерывать схемы лечения и не менять дозировку назначенных до беременности препаратов. В противном случае, это может привести к стрессу в организме и увеличению количества дневных и ночных приступов.
В состав ингаляторов могут входить глюкокортикостероиды, кромогликат натрия, теофиллин. Главное правило: в числе компонентов не должен содержаться фреон. Один из самых безопасных считается «Симбикорт Турбухалер», он разрешен для приема во время беременности. Астма и другие заболевания легких являются основными показаниями для его назначения. Принимать его можно на постоянной основе или для купирования внезапных приступов, резко отменять препарат нельзя. Он противопоказан на начальной стадии и при эпизодическом лечении. Продолжительность курса подбирается под контролем врача.
Разрешенные лекарственные препараты
 Вам будет интересно:Мантра для беременных: текст, особенности, советы и рекомендации
Вам будет интересно:Мантра для беременных: текст, особенности, советы и рекомендации
В медицинской практике есть две категории лекарств от астмы при беременности:
- Бронхорасширители - предназначены для экстренной помощи, снимают приступ, но не могут применяться на постоянной основе.
- Лекарственные препараты, которые снимают аллергическую реакцию и воспалительный процесс, не предусмотрены для оказания срочной помощи. Их принимают длительное время, возможно, даже несколько месяцев или лет.
При назначении медикаментов врачи стараются подобрать те, которые имеют минимальное побочное дейстивие и разрешены в период беременности. Если смотреть буквенную классификацию, те, которые относятся к группе «В» - это кромоны «Кромоглин» и «Недокромил», кортикостероиды в ингаляторе - «Будесонид», блокаторы лейкотриеновых рецепторов «Монтелукаст» и «Зафирлукаст». Остальные популярные бета-агонисты быстрого и длительного действия, теофиллины относятся к группе «С» (то есть не тестировались на людях, исследование проходило только на животных).
Важно понимать, что данные сведения имеют исключительно информационный характер. Женщина должна ответственно относиться к своей беременности при бронхиальной астме. Отзывы тех, кто уже стал счастливым родителем, имея такой диагноз в своей истории болезни, рекомендуют антогонисты лейкотриенов. Несмотря на доступность в плане приобретения, назначить их может только врач. Самостоятельно менять препараты в течение беременности не рекомендуется, даже если есть информация об их безвредности.
Меры профилактики
Любое заболевание легче предупредить, чем лечить. Это касается и астмы во время беременности на любом ее этапе развития. Самый простой вариант - избегать аллергенов, после которых у женщины наблюдаются приступы удушья, кашель, одышка. Желательно следить за порядком и чистотой в доме, поскольку пыль также может стать провокатором астмы. Благоприятная обстановка дома, отсутствие стрессов и волнений также относятся к мерам профилактики.
Если у беременной наблюдается склонность к сезонной аллергии (например, весной в период цветения деревьев и цветов), специалисты не рекомендуют планировать начало беременности в это время. Оптимальный период для зачатия можно подобрать совместно с лечащим врачом, который, адекватно оценивая состояние здоровье женщины, сможет предложить самый удачный период для начала активных действий.
То же самое касается и ситуации, когда у пациентки часто случаются респираторные заболевания. Важно своевременно принимать меры по недопущению заложенности носа, образованию отеков. Добиться этого можно с помощью приема витаминов и биологически активных добавок, которые стимулируют работу иммунитета. Это позволит избежать негативного влияния на плод астмы при беременности.
Если во время диагностики состояния здоровья плода устанавливается кислородная недостаточность, то специалист может порекомендовать или же назначить кислородотерапию. Также важно поддерживать физическую активность и больше времени проводить на свежем воздухе. Желательно, чтобы вокруг было как можно меньше аллергенов, в особенности растений и деревьев, которые могут спровоцировать аллергический приступ.
Мнение специалистов

Негативное влияние на плод бронхиальной астмы при беременности можно снизить до минимума, придерживаясь рекомендаций специалистов. Они в один голос утверждают, что навредить малышу можно только одним способом - отказавшись от всякого ранее назначенного лечения. Дети, рожденные в результате приема матерью во время беременности препаратов, которые назначаются для снижения приступов астмы, ничем не отличаются (по состоянию здоровья) от других детей. Можно смело сказать, что бронхиальная астма и беременность вполне совместимы и поддаются контролю на протяжении всех девяти месяцев.
Врачи рекомендуют иметь дома под рукой специальный портативный прибор - пикфлоуметр, позволяющий проводить оценку работы легких, не посещая кабинета врача.

На устройстве имеется специальная разноцветная шкала, которая при выдохе в специальную трубку показывает работоспособность легких. Помимо оценки состояния работы бронхов и понимания общей картины заболевания в данный момент, полученные данные необходимы для анализа. Во время очередного посещения врача желательно иметь результаты домашних измерений. Таким образом, специалист сможет вовремя диагностировать изменения, происходящие в организме беременной.
Оценить самочувствие плода можно не только во время ультразвуковой диагностики или планового осмотра у гинеколога, но и измеряя количество шевелений в течение дня. Как правило, такая диагностика проводится после 28-й недели беременности. Желательно также обращать внимание на то, как реагирует плод во время очередного приступа. Женщина должна насторожиться, если количество шевелений становится заметно меньше. Есть вероятность, что в этот момент ребенку поступает недостаточное количество кислорода, что может привести к гипоксии. Самый устрашающий момент, когда количество приступов астмы становится заметно больше, а подвижность малыша меньше. Не стоит дожидаться посещения врача, в данном случае существует риск внутриутробной гибели плода. Своевременная госпитализация позволяет в короткие сроки нормализовать состояние матери и ребенка.
